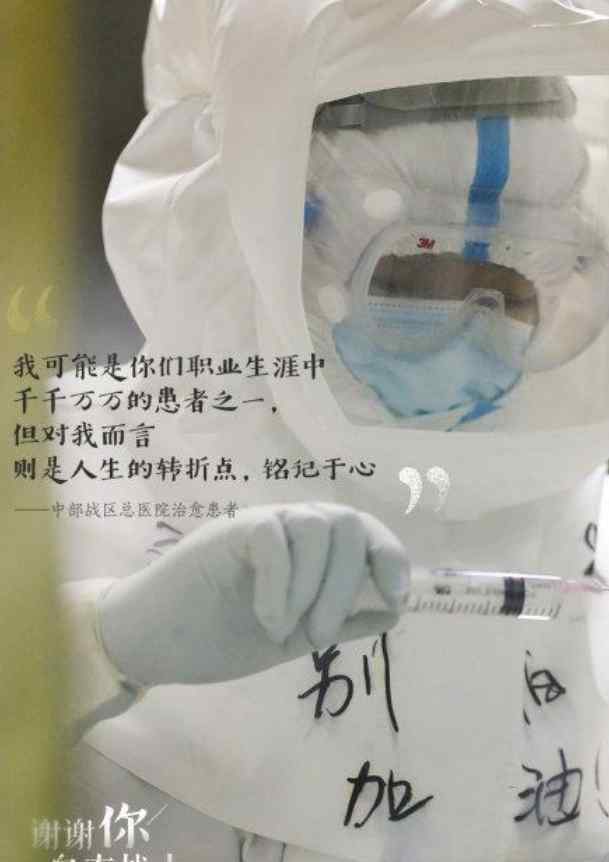
麻醉师杨萍小心翼翼地打开病人的嘴,高浓度病毒的空气体向她脸上扩散。这是一个气道困难的病人。杨萍试了几次,都没有插管。手术时间越长,对患者越不利,脸被高浓度病毒空气体浸泡的时间越长。站在顶峰旁边,我看到了,扶过去,管子成功插入气管...
这是2月20日华中科技大学同济医学院附属同济医院光谷医院ICU病房的场景。
高峰和杨萍是这家医院的“医生行刑队”成员。
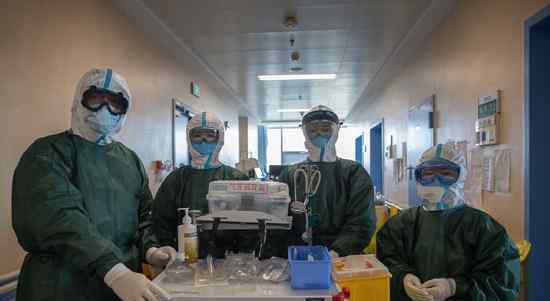
同济光谷医院的插管团队被称为“敢死队”。
危重病人插管
从去年年底开始,SARS-CoV-2就无声无息地袭击了武汉。包括医疗保健团体在内的人们在没有准备和保护的情况下很容易被感染。
1月21日,同济光谷医院一名急性化脓性阑尾炎患者需要手术。作为麻醉师,杨萍在详细了解情况并确认对方没有发烧后,照常戴着手术口罩走进手术室。
第二天,左眼红了;第三天右眼红了,眼睛有颗粒感,不舒服。杨萍用滴眼液治疗常规性结膜炎,但情况持续恶化。1月23日,她看到北京大学第一医院呼吸与重症医学科主任王光发的经历,仔细回忆了患者的各项检查指标,判断对方疑似新冠肺炎,她的眼疾可能是被对方携带的病毒感染。
杨萍立刻在家里戴上口罩隔离自己。他2岁的儿子平时喜欢粘着妈妈,但也要保持距离。每天晚上被强行带走的时候,儿子总是哭,杨萍一个人去阳台吃饭。好在第七天病情开始稳定,第八天好转,最后慢慢恢复。
作为同济光谷医院麻醉科主任,高峰对杨平的结膜炎非常紧张。
关键时刻,如果杨萍摔倒了,个人健康和参加治疗的力量减少,对他来说都是很担心的。幸运的是,隔离期结束后,杨萍立即恢复工作,成为了“医生行刑队”的一员。
在高峰眼里,新冠肺炎肺炎没那么可怕,治愈率比较高。然而,熟悉它的人会遭受不同的心理影响。
困扰他的是新冠肺炎的重症肺炎患者。大部分都有老年、高血压、糖尿病等基础疾病的弊端。“有些人以前心脏不好,或者肝、肾、脑有问题,甚至同时有多器官损伤。病人得了新冠肺炎肺炎后,肺部的氧气交换功能变得非常差,氧气不足,影响其他器官。其他器官情况恶化,肺部等器官也受损。形势变得特别复杂。大多数死亡不仅仅是单一的新冠肺炎肺炎问题。"
高峰说,很多病人需要麻醉师给他们插管,然后连接呼吸机。“这样可以直接输入氧气,也可以排出里面分泌的粘液和二氧化碳。有的患者肺泡萎陷,通过插管可以再次将肺泡吹大。"
一个20人的“敢死队”
同济光谷医院副院长王辉表示,同济光谷医院目前专门治疗新冠肺炎重症和危重肺炎患者。从2月6日开始,医院进行了改造,从2月9日开始,将828张床位分为16个普通病房和1个ICU病房,由全国各地17个医疗队进驻,由全系统接管。
王辉表示,目前医院98%的患者都是危重患者,抢救生命、降低死亡率是医院治疗的重中之重。医院每天都会举办疑难、致死病例研讨会。
在研讨会上,讨论的所有病例都是老年、其他基础疾病、其他器官损伤、多器官损伤和细菌感染。每次研讨会,除了分析讨论疑难疾病的病因外,讨论最多的治疗措施是激素的使用和插管的必要性和时机。专家一致认为,有必要提前预测患者病程的发展趋势,如果判断出有恶化趋势,应尽早插管。

插管前,“敢死队”成员监测病房内的准备情况。
由于医疗队在到达武汉之前对当地疫情不太了解,大部分医疗队到达武汉时没有麻醉师,同济光谷医院的大量麻醉师被分配到其他医院治疗。
2月14日情人节,中午12点,高峰接到医院医务所朱伟主任的电话,要求他整合现有力量,组建插管团队,为全院患者提供紧急插管支持。
同济光谷医院的6名麻醉师,加上4个医疗队的12名麻醉师,再加上2名麻醉师,这一天成立了一个20人的插管小组。

“死亡小队”成员包括12名从外地赶来武汉的麻醉师。
下午4点,高峰拿到了各医疗队12名麻醉师的名单,非常感动和高兴。“这不仅是一个难得的合作和交流机会,也能更有效地为患者提供生命支持。”高峰和大家商量,连夜研究制定了工作模式、工作流程、工作方法。
因为这支队伍离病毒源最近,所以他们自称“急救队”,而医院里的其他同事则称他们为“医生的敢死队”。
团队每12小时工作一次
对于同事送的“死神小队医生”称号,高峰笑了笑:“确实危险,但是保护起来没问题。这是我们的日常工作。”
高峰解释说,没有心理压力,每天在病人的口鼻部反复密切工作是不客观的。医院有严格的安全管理制度和足够的防护措施,以确保其工作能够在安全的条件下顺利进行。高峰表示,工作中会进行三级防护,包括穿戴防护服、护目镜、防护帽和三层手套。为了保证安全,不得不进行防护,但防护设备使视觉、听觉和触觉明显下降。通常一个人十分钟就能做完手术。现在两个人需要互相配合才能完成手术,手术时间大大延长。
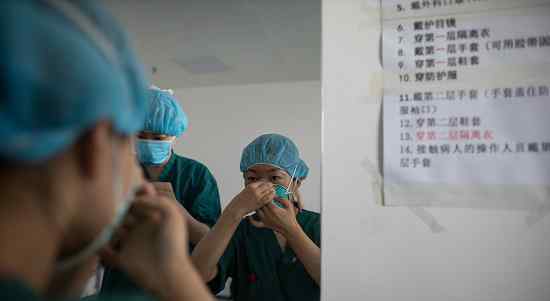
插管前,应仔细准备好防护用品。
一个20人的小团队缺人手。每班12小时,而不是其他医生6小时,护士4小时,待命人员每班24小时。
2月20日,值班高峰。他被告知那天有两个病人需要插管。和主治医师沟通后,决定上午做。“敢死队”的护士先在病房准备好工具和药品,然后通知高峰准备。
高峰、杨萍、王楠早早穿上防护服,在病房外等候。为了节省体力,避免出汗,大家在等待期间像雕像一样一动不动地坐在凳子上。“防护服密闭,穿起来很热,会出汗,水蒸气会凝结,雾气在护目镜上,影响视线。”检查防护服的感染护士说,每个人的护目镜都会不可避免的起雾,在病房待久了容易出汗的医生无论如何除雾都会滴在护目镜上。
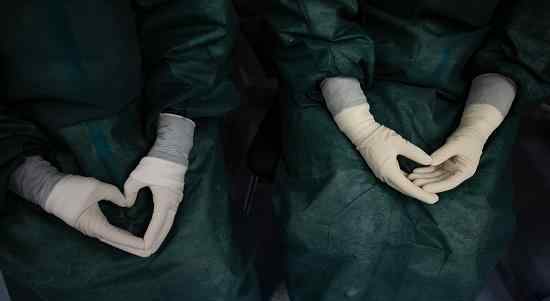
插管前静坐,以节省能量,防止出汗。医生比较了一个心形的手势。
从洁净区通过四个缓冲区,进入被病毒污染的ICU病房。与其他病房不同,病房的过道非常繁忙。因为病房里全是危重病人,每个房间门口都有治疗车。一定距离有红色救援车,有强心药、降压药、降压药等。准备应对病人的突然恶化。
虽然穿防护服需要尽可能避免剧烈运动和缓慢运动,但熟练的医护人员在通道内仍然快速移动。
“你的思想怎么样?”“还不错!”“你吃饭了还是喝水了?”“早上胃管没打中。昨天胃管里装的是温水和高钠,不到1000。加上静脉,一共1700。”“多长时间,8小时?”“6小时后,我会再和护士确认。”“注意,病人不会说话,但能听懂,会眨眼。”在ICU病房,每个人的语速总是很快,对话简短清晰,争分夺秒。
高峰和主治医生确认了信息,推门进了病房。病房里很安静,阳光透过窗户散落在地上。躺在病床上的病人感受到了阳光带来的温暖。它们上面覆盖着管子,身体的所有功能都是通过机器上的滴水声有节奏的发出信号。
医生和病人的高风险是90秒
14号床的病人刚从其他病房转来。他是一名71岁的男性。除了新冠肺炎肺炎,他还患有高血压、冠心病和帕金森病。气、血、氧无创通气已不能维持生命体征的稳定,需要他立即安排气管插管,争取治疗时间。
他的胸部连在与设备相连的感应片上,他的肾脏连在管子上。当他醒着的时候,由于缺氧,他显得烦躁不安。护士担心他在翻滚过程中会拔出管子,所以他也克制住了双手。
插管由王楠和高枫共同完成。手术前,他们戴上第三层手套,戴上大兜帽。王楠看了一眼病人的血氧浓度,将手紧紧地压在口鼻上的无创呼吸器上,减少氧气泄漏,让身体储存更多的氧气。

为了保护医生平时在病房不戴面罩,换下面罩,插管前戴上较密的头套。
在氧气储存2分钟后,在高枫将镇静剂、肌肉松弛剂和血管活性药物注射到患者体内。药效发挥后,患者肌肉放松,胸部波动消失,自主呼吸停止。对于正常患者,体氧储备可以留出五六分钟进行手术,但新冠肺炎肺炎患者肺氧交换功能差,体氧储备少,需要在90秒内完成手术,否则患者的器官无法承受。
药物完全生效的时间约为60秒。王楠观察到药效后,打开病人的嘴,插入可视喉镜。“你能看见吗?”“是的”。高峰马上把水龙带交了过来。当她发现王楠的头套快要掉下来了,高峰帮她把背挺直。
术中视力受限会给插管带来很大困难,视线要先通过护目镜再通过头套,护目镜或多或少有雾状,头套在晃动。王楠需要快速准确的完成手术。不仅仅是为了给患者争取时间,还因为患者的嘴是张开的,病毒从患者的嘴里扩散出来。时间越长,医生接触高浓度病毒气体的时间越长,整个病房内空气体污染越严重。
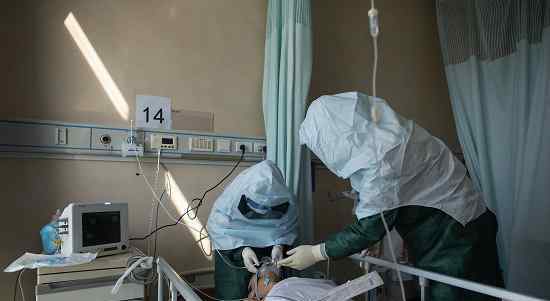
14号床的病人正在插管。
王楠聚精会神地在病人的声学门口试了几次管子,管子插了进去。峰马上拔掉软管里的塑料支撑条,王楠马上接上呼吸机...
整个过程紧凑、流畅、默契,大多数情况下不需要语言交流。高峰说,从药物注射到手术结束,一般手术时间在90秒左右,对于氧气储备不足的患者和暴露在高浓度病毒气体下的医生来说,这是一个高危的90秒。“所以我们要提前想到各种可能的不利因素,只给我们一次机会,一定要成功一次。”
气道困难患者
为了保证插管成功,他们必须提前想到各种可能的极端情况。包括准备好的工具和药品,他们每次进病房还是会和护士核对,即使很熟悉;包括操作过程中可能掉落的头罩,旁边的人要时刻注意,随时帮忙调整...
19床男性患者还有高血压、糖尿病、高血脂等基础疾病。病人在病床上不停的呻吟,用一种模糊不清的声音不停的喊着“我要喝水”。但是插管前不要喝酒吃饭。
“好,好,我马上给你水!”杨萍的声音很温柔,很安慰。高峰也轻轻引导他为身体储氧:“马上给你水喝,先深呼吸。来,深呼吸……”
血氧饱和度显示达到96%。高峰时患者开始注射药物,自发停止呼吸。杨萍小心翼翼地打开病人的嘴,把空高浓度的病毒气体再次驱散。不幸的是,这是一个气道困难的病人。杨萍调整了几次可视喉镜,终于看到了病人的声门,但是插管插不进去。
随着时间的推移,患者自主呼吸停止,血氧饱和度逐渐下降:68、67、66、59、57。高峰看着参数变化,帮杨萍把管子里的配套塑料稍微抬起来,还是进不去。
带着20年插管经验的高峰,患者立即去帮忙,然后顺利插管并接上呼吸机。病人的血氧饱和度逐渐上升:60,67,70,73,又上升到97。
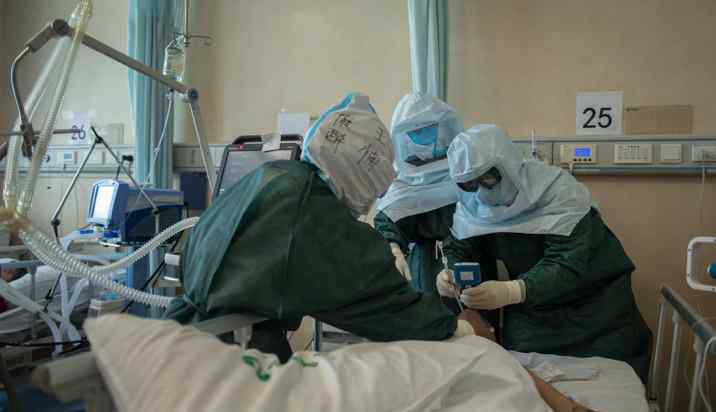
每一个高风险的90秒都是与死亡的赛跑。
在最高危期,出了点问题,但是两位训练有素,经验丰富的医生配合的非常顺利,90秒的高危期延长了40秒左右。没有专业人员,他们看不到自己刚刚解决了一个技术“难题”。
“他的声门比较高。”“是的,这个管子的尖端通常有点偏右,所以你必须把它调整到左边……”专业习惯让他们做完手术,再做短暂恢复。
高峰说,如果2分钟内插管不成功,患者的血氧浓度将继续下降,因此他们应该紧急使用患者的辅助呼吸措施。虽然对患者影响不大,但是病房内的污染会加重,医护人员的危险会进一步增加。
真正的危险是意想不到的
关于“医生死亡小队”的称号,高峰告诉南方记者,其实这个20人小队的技术非常熟练,只要严格遵守安全管理制度,安全保障还是很充分的。
但是同事们称他们为“医生的敢死队”是有充分理由的,因为事故随时都可能发生。手术过程中,杨萍和王楠都遇到了头套完全脱落的情况。”有时候病人的情况比较差,如果同伴盯着屏幕上的数据,他可能照顾不了。”杨平说,头盔的掉落使他们的头部防护减少了一层,风险增加了一层。
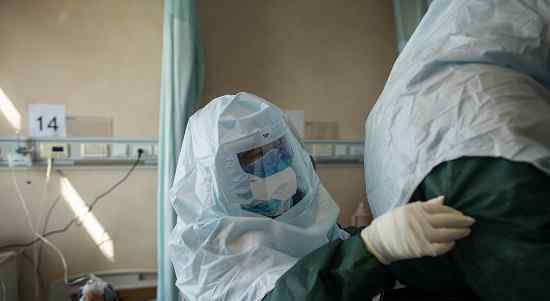
插管过程中医护人员的密切配合。
此外,气道困难的患者已经习惯于延长手术时间。“当我们没事的时候,我们会在脑海中练习如何处理这些情况。”杨平说,真正的危险是认为所有因素都考虑到了,突然出现了意想不到的情况。前几天,王楠在刚刚做完手术的19号床上,经历了一个非常危险的场景。
王楠说,刚进病房,就听说19号床上有个病人,以为是婆婆前几天救的,结果没有。“应该没了。突然觉得心里很过意不去。我只能在心里提醒自己,要专注于做手头的事情,接下来可能会有类似的情况。”她说。
危险的一幕发生在2月16日。王楠还记得19号床的病人是69岁的婆婆,患有各种基础疾病。病情恶化后,她进步很快,心率108次/分,血氧饱和度只有87%-88%,持续下降。她给婆婆插管完毕后,婆婆血氧饱和度慢慢上升,生命体征稳定,就走了。
大约20分钟后,她回来治疗另一个病人,发现婆婆心率急剧下降,从108次/分钟降到43次/分钟,血氧饱和度只有51%,心脏停止跳动!
“我脑子里闪过很多导致情况出现的原因,但很快就只剩下一个念头:不能让心跳停掉!”王楠立即对婆婆进行胸外心脏按压。“有效果,加油!我一边对自己说,千万不能让心脏停止跳动,一边看仪器上的数据,慢慢地,心率升高到71次每分,血氧饱和度也随着心率的升高而改善”,抢救成功,满头大汗的杨楠松了一口气。
1.《武汉“插管敢死队”抢救病人现场曝光:脸正对病人口鼻背后真相实在让人惊愕》援引自互联网,旨在传递更多网络信息知识,仅代表作者本人观点,与本网站无关,侵删请联系页脚下方联系方式。
2.《武汉“插管敢死队”抢救病人现场曝光:脸正对病人口鼻背后真相实在让人惊愕》仅供读者参考,本网站未对该内容进行证实,对其原创性、真实性、完整性、及时性不作任何保证。
3.文章转载时请保留本站内容来源地址,https://www.lu-xu.com/fangchan/882518.html