
眼睑松弛症是一种罕见的眼睑异常,其特征是无痛性眼睑水肿的反复和间歇性发作。这种疾病于1807年由比尔斯首次报道,并于1896年由福齐斯正式命名为眼睑松弛症。临床上容易误诊,多数病例疑为心源性水肿或肾性水肿,因此检查心功能和肾功能,但结果往往正常。
眼睑放松有三个阶段:
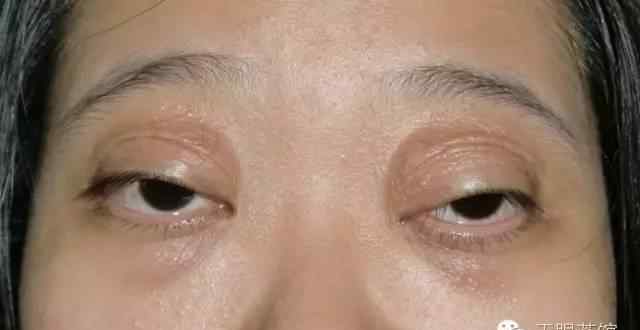
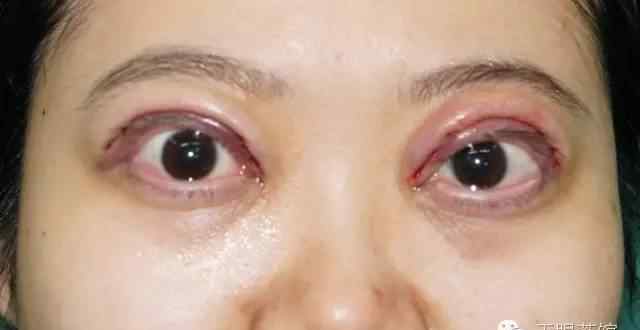
第一期表现为间歇性水肿和上睑肿胀。眼睑肿胀的特点是无痛、短暂,伴有皮肤轻度红肿,通常持续1-2天,可自行消退。它类似于血管性水肿,经常在永久性眼睑改变发生之前被误诊。这个阶段叫水肿期。
第二阶段,皮肤变色、松弛、暗红,表面小血管扩张、迂曲。眼皮皮肤松弛会堵塞睫毛,抬眼皮的力度减弱。这个阶段叫低张力阶段。
第三阶段,随着病情的进展,眶隔变得松弛。眶隔内的脂肪脱垂进入下垂的眼睑,进一步加重松弛的皮肤。这样可以减少睑下垂,干扰视力。泪腺也可脱出眶缘以外,使上睑外侧增厚臃肿,影响美观。
病因
这种疾病的病因尚不清楚,可能与内分泌、遗传或自身免疫性疾病有关。部分患者伴有其他身体异常,如Ascher综合征(50%病例为上睑下垂、双唇伴良性甲状腺肿),部分患者血清IgG、IgM、lgE升高,皮肤活检显示受损皮肤区域有IgA积聚。
临床表现
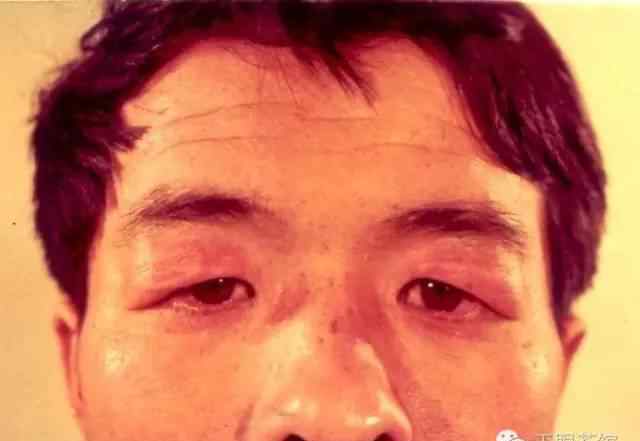
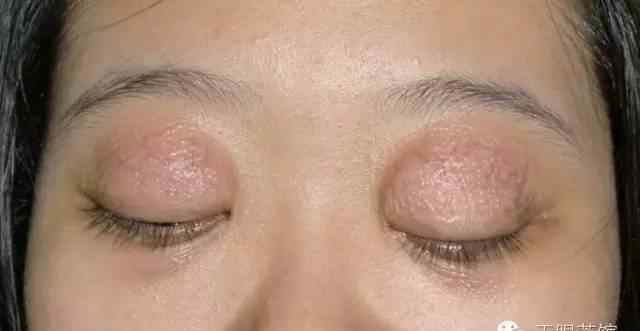
松弛性眼睑综合征主要表现为间歇性复发性无痛性眼睑皮肤血管神经性水肿,无红斑,通常持续1至数天。通常发生在青春期之前,但也可能发生在10岁左右。主要累及双眼的上眼睑,也可累及单眼、下眼睑或有限的眼睑组织。随着眼睑肿胀和水肿的复发,不同部位的眼睑组织会受到侵犯,导致眼睑皮肤松弛,薄紫红色,表面血管曲折扩张,皮肤弹性消失,皱纹增加。进一步发展可侵犯整个眶周组织,伴有眶隔松动导致眶脂肪脱垂和泪腺脱垂,提上睑肌腱膜变薄或脱离睑板上缘导致上睑下垂,外眦韧带松动导致外眦角变钝,睑裂横径缩短等。随着年龄的增长,发病频率逐渐降低,多数患者青春期后逐渐稳定,进入相对静止期。
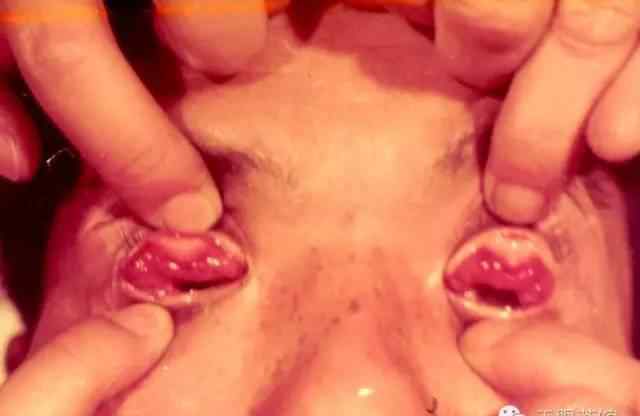
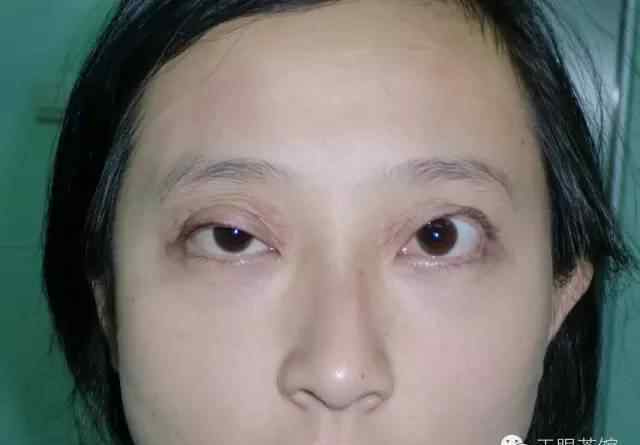
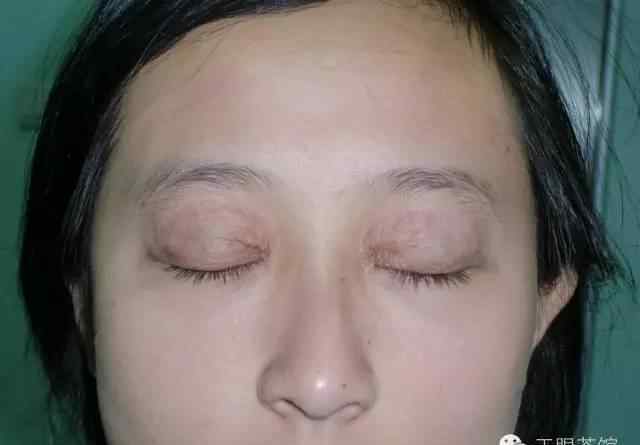
眼睑松弛综合征可分为活动期和静止期,活动期可分为增生期和萎缩期。增生通常表现为眼睑水肿、血管扩张、眼眶脂肪肿胀和泪腺脱垂。泪腺脱垂患者,上睑下眶上缘可发现滑动肿块,上睑翻转露出上穹窿,外上穹窿可见结膜下脱垂的泪腺。萎缩型表现为眶脂肪吸收导致眶上区凹陷,上睑提肌与睑板分离导致上睑下垂。
绝大多数眼睑弛缓症患者仅出现眼部症状,而Ascher综合征患者除眼睑弛缓症症状外,还伴有双唇,50%病例可能伴有良性甲状腺肿。
增生性上睑下垂
萎缩性上睑下垂
对待
手术是治疗上睑下垂的首选和有效方法。有学者提出药物治疗可以缓解症状,如口服乙酰唑胺、多西环素等。
为了提高手术的成功率,手术应该在休息时进行。如果在活动期进行手术,术后眼睑水肿和炎症仍然反复发生,可能导致上睑下垂复发,眼睑皮肤再次下垂。
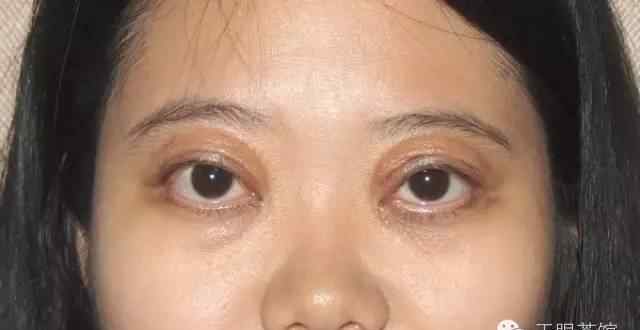
根据不同的临床症状,分别或联合进行眼睑松弛矫正术(去除多余皮肤的重睑成形术)、上睑下垂矫正术、泪腺脱垂复位术和外眦韧带强化术。
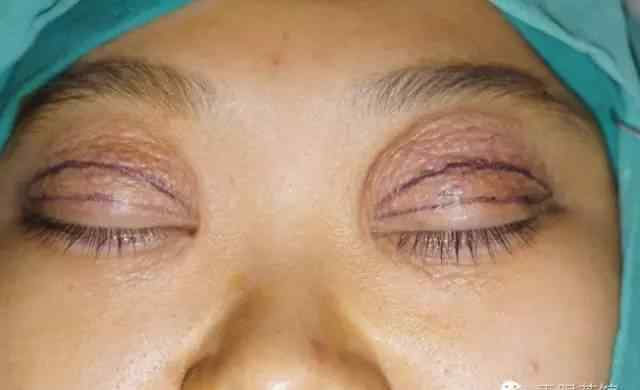
操作过程中的注意事项
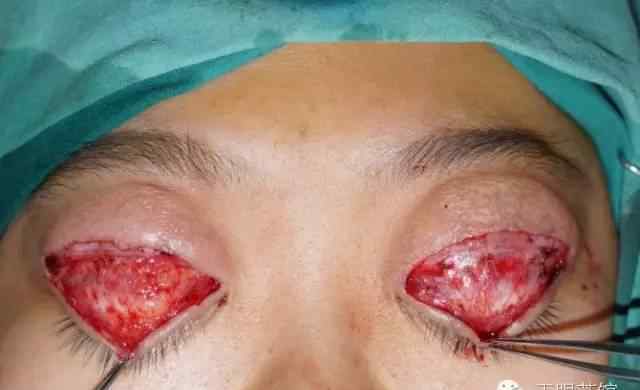
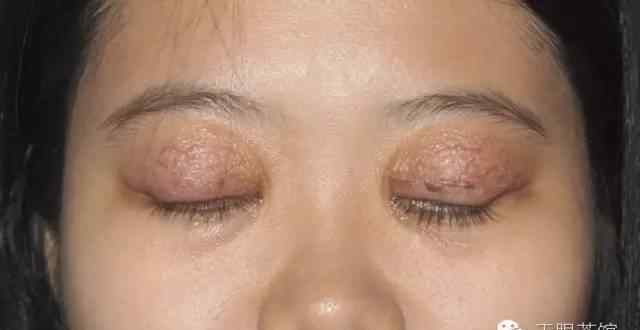
(1)眼睑松弛矫正:眼睑松弛患者主要表现为眼睑皮肤松弛,手术时必须去除松弛多余的皮肤。但由于眼睑皮肤较薄,缺乏弹性,手术中应掌握好皮肤切除量(尤其是下眼睑),避免术后眼睑外翻。
(2)上睑下垂矫正:上睑下垂是获得性上睑下垂,表现为上睑提肌本身没有萎缩等改变,主要是由于上睑提肌腱膜长期反复水肿,从上睑板上缘延长或断裂所致。多数病例术中上睑提肌腱膜与上睑板上缘分离,可见向后退缩的增厚边缘。手术主要通过修复上眼睑腱膜或折叠上眼睑腱膜进行。术中用5-0可吸收缝线将上睑腱膜断端缝合固定于跗骨中上部。如果上睑腱膜缩短,需要掌握缩短量,可能导致术后过度矫正。
(3)泪腺脱垂矫正:4-0尼龙编织线应缝合成U形,固定在眶上壁泪窝骨膜上,防止损伤泪道。
总结
上睑下垂是一种罕见的眼睑畸形,其特征是反复间歇性无痛性眼睑水肿,伴有眼睑皮肤松弛、泪腺脱垂、上睑下垂等并发症。病因不明确,可能与自身免疫有关。常发生在青春期之前,但随着年龄的增长,发作频率可降低,进入休止期。静态手术是治疗的首选。
作者简介

朱慧敏
上海交通大学医学院附属第九人民医院
副首席眼科医生

1.《上眼睑松弛 眼皮松弛下垂原因很多》援引自互联网,旨在传递更多网络信息知识,仅代表作者本人观点,与本网站无关,侵删请联系页脚下方联系方式。
2.《上眼睑松弛 眼皮松弛下垂原因很多》仅供读者参考,本网站未对该内容进行证实,对其原创性、真实性、完整性、及时性不作任何保证。
3.文章转载时请保留本站内容来源地址,https://www.lu-xu.com/yule/1187634.html


